Un importante aumento en los casos de sarampión ha generado una alerta sanitaria en toda las regiones de América. Según la Organización Panamericana de la Salud (OPS), hasta el 8 de agosto de 2025 se han confirmado 10.139 casos y 18 muertes asociadas a la enfermedad en diez países del área, lo que representa un incremento de 34 veces respecto al mismo periodo del año anterior.
Ante este panorama, la OPS realizó un llamado urgente a los gobiernos para reforzar la vacunación, mejorar la vigilancia epidemiológica y agilizar la respuesta ante brotes, con el objetivo de contener la propagación del virus.
- El aumento de casos y fallecimientos se relaciona principalmente con la baja cobertura vacunal. De acuerdo con la OPS, el 71% de los afectados no había recibido la vacuna contra el sarampión, mientras que en el 18% de los casos el estado de vacunación era desconocido.
- En 2024, la cobertura de la primera dosis de la vacuna triple viral (MMR) alcanzó el 89% en la región —dos puntos porcentuales más que en 2023— y la segunda dosis subió del 76% al 79%. Sin embargo, estos niveles siguen por debajo del 95% recomendado para prevenir brotes.
El doctor Daniel Salas, gerente ejecutivo del Programa Especial de Inmunización Integral de la OPS, enfatizó que “el sarampión se puede prevenir con dos dosis de una vacuna que es muy segura y efectiva. Para detener estos brotes, los países deben fortalecer urgentemente la inmunización de rutina y realizar campañas de vacunación dirigidas en comunidades de alto riesgo”.
Los países y comunidades más afectados en América
El impacto del sarampión se concentra especialmente en Canadá, México y Estados Unidos, que suman la mayoría de los casos confirmados: 4.548, 3.911 y 1.356 respectivamente. Otros países afectados son Bolivia (229 casos), Argentina (35), Belice (34), Brasil (17), Paraguay (4), Perú (4) y Costa Rica (1). Paraguay es el país más reciente en reportar un brote este año.
- En cuanto a las muertes, México notificó 14, Estados Unidos 3 y Canadá 1. En México, la mayoría de los fallecimientos ocurrieron entre personas indígenas de 1 a 54 años, mientras que en Canadá se registró un caso fatal de sarampión congénito en un recién nacido.
Los brotes actuales están asociados a dos genotipos del virus. Uno de ellos se ha identificado en ocho países, con especial incidencia en comunidades menonitas de Canadá, Estados Unidos, México, Belice, Argentina, Bolivia, Brasil y Paraguay. La alta contagiosidad del sarampión facilita su rápida propagación en poblaciones no vacunadas, especialmente entre niños. No obstante, los datos recientes muestran que el virus también se está extendiendo fuera de estos grupos específicos.
Respuesta sanitaria y recomendaciones de la OPS
La situación varía según el país. En Canadá, la transmisión persiste en provincias como Alberta, Columbia Británica, Manitoba y Ontario, tras un brote iniciado en Nuevo Brunswick en octubre de 2024.
México lleva a cabo una campaña masiva de vacunación dirigida a personas de 6 meses a 49 años en 14 municipios prioritarios de Chihuahua, donde se concentra el 93% de los casos nacionales. Las comunidades indígenas mexicanas han sido las más afectadas, con una tasa de letalidad 20 veces mayor que la de la población general.
- En Estados Unidos, los brotes afectan a 41 jurisdicciones, principalmente entre comunidades menonitas con baja cobertura vacunal, aunque no se han reportado nuevos casos en Texas ni Nuevo México desde finales de julio.
- En Bolivia, la mayoría de los casos se localizan en Santa Cruz, con presencia también en otros siete departamentos y afectación tanto a la población general como a comunidades menonitas.
- Argentina y Belice no han registrado nuevos casos desde finales de junio, mientras que en Brasil se han confirmado 12 casos en Tocantins, asociados a una pequeña comunidad ortodoxa rusa.
La OPS aseguró que identificó su cooperación técnica en la región, apoyando la vigilancia epidemiológica, la investigación de casos, la respuesta a brotes, los diagnósticos de laboratorio y las campañas de vacunación. La organización ha enviado expertos a países como México, Argentina y Bolivia, y ha reforzado el monitoreo de riesgos de importación en Brasil y Paraguay. Además, trabaja con comunidades y personal de salud para combatir la desinformación y fomentar la aceptación de las vacunas.
Entre las recomendaciones de la OPS figuran alcanzar y mantener una cobertura vacunal del 95% con dos dosis, fortalecer los sistemas de respuesta rápida, escalar las estrategias de vacunación selectiva a campañas masivas en áreas de riesgo, garantizar la detección y confirmación oportuna de casos, e involucrar a las comunidades en riesgo para mejorar su conocimiento en salud y reducir la reticencia vacunal.
Aunque la OPS no recomienda restricciones de viaje, aconseja a los viajeros asegurarse de estar vacunados, especialmente si se dirigen a zonas con brotes activos. Esta recomendación incluye a niños de 6 a 11 meses, quienes, aunque no suelen estar contemplados en los esquemas de vacunación rutinaria, deberían recibir protección temprana en contextos de brote.
Contexto histórico, situación global y prevención
El resurgimiento del sarampión en las Américas ocurre tras un periodo en el que la región fue declarada libre de transmisión endémica en 2016, un logro único a nivel mundial. Sin embargo, la transmisión reapareció en Venezuela y Brasil entre 2018 y 2019, aunque ambos países recuperaron su estatus de eliminación en 2023 y 2024, respectivamente.
- Mantener el control del sarampión sigue siendo un reto, debido a la circulación continua del virus en otras regiones del mundo y a la existencia de comunidades con baja cobertura vacunal y resistencia a la inmunización.
- A nivel global, la Organización Mundial de la Salud (OMS) reportó hasta julio de 2025 un total de 239.816 casos sospechosos y 108.074 confirmados, con la mayor proporción en la región del Mediterráneo Oriental (35%), seguida de África (21%) y Europa (21%).
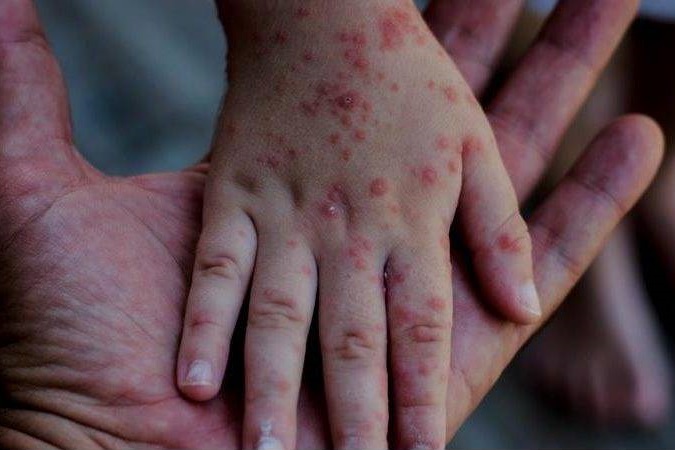
El sarampión es una enfermedad viral altamente contagiosa, que afecta principalmente a niños y se transmite por gotas respiratorias de personas infectadas.
Los síntomas iniciales suelen aparecer entre 8 y 12 días después de la infección e incluyen fiebre alta, secreción nasal, enrojecimiento ocular y pequeñas manchas blancas en la mucosa bucal. Posteriormente, se desarrolla una erupción cutánea que comienza en la cara y cuello y se extiende al resto del cuerpo.
No existe tratamiento específico para el sarampión, y aunque la mayoría de los pacientes se recupera en dos o tres semanas, la enfermedad puede causar complicaciones graves como ceguera, encefalitis, diarrea intensa, infecciones de oído y neumonía, especialmente en niños malnutridos o inmunodeprimidos. La vacunación es la principal medida preventiva y ha demostrado ser segura y eficaz.
- Antes de la introducción de la vacunación masiva en 1980, el sarampión causaba 2,6 millones de muertes anuales en el mundo, 12.000 de ellas en las Américas. En la década de 1970, los países latinoamericanos reportaban unos 220.000 casos cada año.
- La región ha sido pionera en la eliminación de enfermedades prevenibles por vacunación, como la viruela, la polio, la rubéola y el síndrome de rubéola congénita, y la mayoría de los países incorporó la vacuna triple vírica entre 1980 y principios de los 2000, según datos de la OPS.
En 2010, la Asamblea Mundial de la Salud fijó como metas aumentar la cobertura de la primera dosis al 90% a nivel nacional, mantener la incidencia por debajo de 5 casos por millón de habitantes y reducir la mortalidad en más del 95% respecto al año 2000.
Canadá, en el epicentro del sarampión en Norteamérica
Más de 3.800 personas en Canadá que han contraído sarampión en 2025, la mayoría niños y bebés. Esa cifra es casi tres veces mayor que el número de casos confirmados en Estados Unidos, pese a que la población de Canadá es mucho menor.
- Asimismo, Canadá es el único país occidental que figura entre los 10 con más casos de sarampión, según datos del Centro de Control de Enfermedades de EE.UU. (CDC, por sus siglas en inglés), ocupando el octavo lugar.
Alberta, la provincia en el epicentro del brote actual, tiene la tasa de propagación de sarampión per cápita más alta de Norteamérica.
Los datos plantean interrogantes sobre por qué el virus se está propagando más rápidamente en Canadá que en EE.UU. y si las autoridades sanitarias canadienses están haciendo lo suficiente para contenerlo.
En EE.UU., el aumento del sarampión se ha relacionado con las dudas que provocan las declaraciones de figuras públicas críticas con las vacunas, como el secretario de Salud, Robert F. Kennedy Jr. Aunque en cuanto al sarampión, Kennedy Jr. ha respaldado la inmunización.
Pero Canadá no cuenta con una figura como Kennedy Jr. en materia de salud pública, señaló Maxwell Smith, investigador postdoctoral en salud pública de la Universidad Western, en el sur de Ontario.
«Creo que hay otros aspectos que deben analizarse. El contexto canadiense añade otra capa de complejidad a este asunto», comenta Smith.
- El sarampión en general está en aumento en Norteamérica, Europa y Reino Unido. Los casos en EE.UU. alcanzaron este año su máximo en más de tres décadas, mientras que en Inglaterra se reportaron casi 3.000 infecciones en 2024, la cifra más alta desde 2012.
- Los números de Canadá para 2025 han superado ambas. El país no había registrado tantos casos de sarampión desde que se declaró la enfermedad erradicada en 1998.
Antes de este año, el último pico se registró en 2011, cuando se reportaron alrededor de 750 casos.
La vacuna triple vírica (SPR) es la forma más eficaz de combatir el sarampión, un virus altamente contagioso y peligroso, que puede causar neumonía, inflamación cerebral y la muerte.
Las inmunizaciones tienen una efectividad del 97% y también protege contra las paperas y la rubéola.
- El origen del brote: Las provincias más afectadas han sido Ontario y Alberta, seguidas de Manitoba. En Ontario, las autoridades sanitarias afirman que el brote comenzó a finales de 2024, cuando una persona contrajo sarampión en una gran reunión menonita en Nuevo Brunswick y luego regresó a casa.
Los menonitas son un grupo cristiano nacido en el siglo XVI en Alemania y los Países Bajos, que desde entonces se ha establecido en otras partes del mundo, como Canadá, México y EE.UU.
Algunos llevan estilos de vida modernos, mientras que los grupos más conservadores llevan vidas sencillas, limitando el uso de la tecnología y recurriendo a la medicina moderna solo cuando es necesario.
- En Ontario, la enfermedad se propagó principalmente entre las comunidades menonitas de habla alemana en el suroeste de la provincia, donde las tasas de vacunación han sido históricamente más bajas debido a las creencias religiosas y culturales de algunos de sus miembros.
- Según datos de la oficina de Salud Pública de Ontario, la mayoría de las personas que contrajeron la enfermedad no estaban inmunizados.
- Catalina Friesen, trabajadora sanitaria de una clínica móvil que atiende a la población menonita cerca de la localidad de Aylmer, en Ontario, comentó que se enteró del brote en febrero, cuando una mujer y su hijo de cinco años acudieron con lo que parecía ser una infección de oído.
Posteriormente, resultó ser un síntoma de sarampión. «Es la primera vez que veo sarampión en nuestra comunidad», declaró Friesen a la BBC.
A partir de ese momento, los casos se propagaron rápidamente, alcanzando un pico de más de 200 por semana en la provincia a finales de abril.
Si bien los nuevos casos confirmados han disminuido drásticamente en Ontario desde entonces, Alberta se ha convertido en el siguiente foco.
Allí, la propagación fue tan rápida que las autoridades sanitarias no pudieron determinar con exactitud cómo ni dónde comenzó el brote, dijo la doctora Vivien Suttorp, médica responsable de la salud en el sur de Alberta, donde se registran la mayor cantidad de contagios.
La experta también afirmó que no había visto un brote tan grave en sus 18 años de experiencia en la sanidad pública.
- Friesen señaló que Canadá tiene una mayor concentración de menonitas conservadores que EE.UU., lo que podría ser un factor que explique el mayor número de casos.
- Pero los menonitas no son un grupo monolítico, afirmó, al tiempo que recordó que muchos han aceptado vacunarse.
Lo que ha cambiado es la propagación de desinformación antivacunas, tanto en su comunidad como fuera de ella, tras la pandemia de covid-19. «Hay rumores de que las vacunas son malas o peligrosas», dijo Friesen.
Esto se ve agravado por la desconfianza generalizada en el sistema de salud, que, según ella, históricamente ha marginado a los miembros de su comunidad. «A veces se nos desprecia o menosprecia por nuestros antecedentes», dijo, y añadió que ella misma ha sufrido discriminación en hospitales debido a suposiciones sobre sus creencias.
Aumenta el recelo a vacunarse
Los expertos afirman que es difícil determinar con precisión por qué el sarampión se ha propagado más en Canadá que en EE.UU., pero muchos coinciden en que es probable que los casos en ambos países estén subregistrados. «Las cifras que tenemos en Alberta son solo la punta del iceberg», afirmó Suttorp.
Pero hay una razón importante que impulsa el brote: las bajas tasas de vacunación, según Janna Shapiro, investigadora postdoctoral del Centro de Enfermedades Prevenibles por Vacunación de la Universidad de Toronto.
Shapiro explicó que existe un factor de azar, ya que un virus se introduce accidentalmente en una comunidad y se propaga entre quienes no están protegidos. «Lo único que puede detener un brote es aumentar las tasas de vacunación», afirmó.
«Si la población no está dispuesta a vacunarse, la situación continuará hasta que el virus ya no encuentre huéspedes receptivos», alertó.
- En general, los estudios muestran que la reticencia a vacunarse ha aumentado en Canadá desde la pandemia. En el sur de Alberta, por ejemplo, el número de vacunas triple víricas administradas se ha reducido casi a la mitad entre 2019 y 2024, según cifras provinciales.
- Los órdenes de vacunación contra el covid-19 se enfrentaron a una férrea oposición por parte de algunos durante la pandemia, lo que provocó la llamada protesta del «Convoy de la Libertad» en Ottawa, donde los camioneros paralizaron la ciudad durante dos semanas en 2021. Esa oposición se ha extendido desde entonces a otras vacunas, afirmó Shapiro.
- Las interrupciones de los planes de vacunación provocadas por la pandemia también dejaron a algunos niños sin vacunar de forma rutinaria.
Dado que el sarampión se ha erradicado en gran medida, es probable que las familias no priorizaran la inmunización de sus hijos contra la enfermedad, explicó Shapiro.
Ese no es el caso de Birch, quien comenzó las vacunas de rutina para su bebé Kimie tan pronto como cumplió los requisitos. Pero era demasiado pequeña para la vacuna contra el sarampión, que en Alberta generalmente se administra a los 12 meses.
Suttorp afirmó que Alberta ha reducido el límite de edad en respuesta al reciente brote, y que ha habido un aumento en el número de personas que se vacunan.
Las unidades de salud de todo el país también han intentado animar a la gente a vacunarse mediante boletines públicos y anuncios de radio. No obstante, la respuesta ha sido notablemente más discreta que durante la pandemia del covid-19, según las autoridades sanitarias.
México sigue el combate contra el sarampión
La débil cobertura de vacunación en ciertas regiones del territorio mexicano, debido a la negativa de algunas comunidades a ser inoculadas, así como un descenso en las coberturas de vacunación a escala nacional —, lo cual se acentuó durante la pandemia de la Covid-19—, parecen explicar el brote de sarampión, principalmente en Chihuahua, situación que podría derivar en que México pierda la certificación de país libre de esa enfermedad, plantean especialistas.
- El primer caso registrado en México en 2025 ocurrió el 14 de febrero, en Oaxaca. Se trató de una niña de cinco años y nueve meses de edad que previamente viajó a Tailandia, Laos, Vietnam y Japón y que no estaba vacunada. Hasta el tres de septiembre pasado en esa entidad se habían confirmado solo cinco casos.
En tanto, el 20 de febrero pasado, es decir a menos de una semana del registro del primer caso, los servicios de salud de Chihuahua reportaron el primer paciente con sarampión en su territorio y el segundo confirmado en el país este año. Se trató de un niño de nueve años y 11 meses de edad, perteneciente a la comunidad menonita Swift Current del municipio Cuauhtémoc.
El menor, que no estaba vacunado, viajó previamente a Seminole, condado Gaines, Texas, Estados Unidos, donde se contagió.
- Lo que llama poderosamente la atención es que, hasta el cuatro de septiembre pasado, Chihuahua registraba ya 4,112 casos confirmados y 16 de las 17 defunciones ocurridas este año por esa enfermedad a escala nacional.
- Para Mauricio Rodriguez Álvarez, profesor en el Departamento de Microbiología y Parasitología de la Facultad de Medicina de la UNAM, todo parece indicar que lo que marcó la diferencia fueron los niveles de cobertura en los esquemas de vacunación.
- Aunque en los dos casos el contagio ocurrió en el extranjero, el primero llegó a una comunidad donde la gente sí se vacuna y el segundo a una población menonita, que siempre se ha negado a vacunarse.
En el primer caso, los altos niveles de vacunación actuaron como una barrera efectiva para evitar el contagio a pesar de que se trata de una enfermedad altamente contagiosa, destaca.
Una vez detectado el caso, se aisló a la paciente y eso permitió que solo contagiara a cuatro personas más.
En contraste, el caso importado de Estados Unidos a Chihuahua, el paciente llegó a una comunidad no vacunada y desató la ola de contagios. Por eso contrajeron la enfermedad personas de diferentes edades.
“Cuando se van quedando grupos de población sin vacunar, lo que ocurre es que se van acumulando personas de diferentes edades susceptibles de contraer el virus, lo cual contribuye a elevar el riesgo a nivel comunidad”.
Por ello, las autoridades hacen esfuerzos por recuperar coberturas y llegar a las personas sin vacunar en los distintos estratos de edad, refiere el especialista.
De las 17 personas fallecidas en Chihuahua, el gobierno ha compartido información de 14 y de estos tres eran de Ojinaga, dos de Cuauhtémoc y los demás de los municipios Ascensión, Namiquipa, Buena Aventura, Meoqui, Chihuahua, Bocoyna, Carichi, Creel y Camargo. Uno tenía menos de un año; siete entre dos y 15 años y seis entre 27 y 54 años. Solo dos tenían comorbilidades y en todos los casos no eran personas vacunadas.
Como se indicó, el contagio en territorio chihuahuense comenzó entre las comunidades menonitas y luego siguió a los grupos de trabajadores agrícolas, muchos de ellos indígenas que todos los años acuden a la zona a cosechas de manzana y otros productos.
El contagio se propagó en 21 estados
Las estadísticas describen la propagación de la enfermedad. A partir de la semana que se reportó el primer caso, inició un incremento en el registro semanal de casos, hasta llegar a 321 confirmados en la semana 17 (del 17 al 20 de abril) a partir de la cual bajó el número de casos reportados semanalmente hasta la semana 22 (del 8 al 14 de junio) cuando se reportaron 154, aunque en las cuatro semanas siguientes aumentaron hasta llegar a 245 en la semana 25 (del 15 al 21 de junio) y de ahí han descendido a menos de 100 por semana desde la número 33 (18 al 23 de agosto).
- Hasta el 4 de septiembre pasado, se habían registrado 4,416 casos confirmados acumulados, de los cuales 4,112, es decir 93.11%, corresponden a Chihuahua; 87 casos en Sonora; 54 en Coahuila y 35 en Guerrero. En otros 17 estados se han registrado menos de 25 casos.
- El principal grupo de edad afectado a escala nacional es de 0 a cuatro años, con 1,062, seguido del de 25 a 29 años, con 580 y el de 30 a 34 años, con 473.
- Hasta el 23 de agosto pasado, Canadá era el país del continente americano con más casos confirmados con 4,799 seguido por México, con 4,267 y Estados Unidos con 1,431. En un lejano tercer lugar estaba Bolivia, con 274.
- Mauricio Rodriguez Álvarez considera que estamos ante una epidemia compuesta por diferentes brotes. En Chihuahua no está controlado porque desde que inició, semana con semana se siguen registrando nuevos pacientes con esa enfermedad. Además, están los otros contagios secundarios en otras 20 entidades del país.
Sin embargo, en opinión del especialista, pareciera que a escala nacional el brote está disminuyendo, particularmente si se compara con los registros de la semana 16 o 17 del año.
Ya éramos país libre de sarampión
Rosa María Wong Chew, experta en infectología pediátrica, académica de la Universidad La Salle, subraya que el sarampión es una enfermedad prevenible por vacunación. “Es importante recalcar que ninguno de los fallecidos estaba vacunado”.
De acuerdo con la Secretaría de Salud, de 1989 a 1990, el país registró la última epidemia de sarampión con 89,163 casos notificados.
Habían transcurrido cerca de tres décadas desde que México presentó el último caso, de sarampión endémico en el país, en 1995, logrando México la eliminación de la transmisión endémica del sarampión en 1996.
- De 1996-2020 se registraron en México 405 casos de sarampión, clasificados como importados o asociados a importación de los cuales el 48% corresponden a un brote focalizado en la CDMX y Estado de México, el cual fue controlado en menos de cuatro meses.
- En el 2024 se identificaron siete casos de sarampión, de los cuales seis se detectaron en la Ciudad de México: uno importado proveniente de un vuelo de Londres y cinco casos secundarios relacionados a esa importación, el séptimo caso se identificó en Guanajuato, en un paciente de nacionalidad turca.
En ese sentido la especialista Wong Chew recuerda que a finales de última década del siglo pasado y durante la primera del actual, México logró tener coberturas en sus esquemas de vacunación cercanas al 100%
- Según estadísticas de la Organización Mundial de la Salud, en México, de 2000 a 2018 la cobertura de vacunación contra el sarampión se mantuvo en niveles cercanos al 99%, salvo 2002 (89%), 2007 (85%), 2013 (76%) y 2017 (62%).
- En 2019, durante el primer año del presidente, Andrés Manuel López Obrador, bajó a 55%, luego, en 2020 subió a 79% y de ahí volvió a bajar. En 2024 el porcentaje de cobertura fue de 69%.
“Qué es lo que nos dice eso, pues que bajaron las coberturas de vacunación y muchos de los niños que no se vacunaron fueron susceptibles y se infectaron”, refiere Rosa María Wong Chew.
Por su parte, Mauricio Rodriguez Álvarez indica que el riesgo que tenemos ahora como país es que sigan ocurriendo brotes hasta fin de año y que no se alcance a contenerlo y por lo tanto estar en condiciones de declarar el cierre de los brotes.
Cuando ocurre un caso, se tiene hasta 42 días para poder saber si hubo más contagios a partir del mismo. Si ya no hubo, se declara cerrado el brote.
El problema es que si cumplimos un año con casos del mismo virus perdemos el certificado de país libre de sarampión, lo cual probablemente puede ocurrir también en Estados Unidos y Canadá.
Enfermedad altamente contagiosa
Rosa María Wong Chew subraya que el sarampión es una de las enfermedades más contagiosas que existen. Una persona puede contagiar a 18 personas más que sean susceptibles.
Puede causar complicaciones serias de salud y muerte, incluso de personas adultas.
Se transmite por diseminación de aerosoles de secreciones respiratorias de las personas infectadas a la población susceptible. Se caracteriza por presencia de fiebre elevada, exantema maculopapular, acompañado de al menos uno de los siguientes signos y síntomas: tos, coriza, conjuntivitis o adenomegalias y manchas de Koplik.
- Las erupciones cutáneas que provoca pueden aparecer entre siete y 21 días posteriores a la exposición al virus. El periodo de incubación del sarampión es de siete a 21 días, con un promedio de 14 días.
- El periodo de transmisibilidad es de cuatro días antes y cuatro días después de la fecha de inicio del exantema erupciones.
- La enfermedad cursa tres fases bien definidas: 1) catarral o prodrómica con duración de cuatro a cinco días; 2) eruptiva o exantemática, de cinco a seis días aproximadamente; y 3) de convalecencia de siete a 10 días.
- Rosa María Wong Chew indica que es importante que a los niños pequeños les apliquen dos vacunas
- Desde 2023 se cambió el esquema de vacunación. En lugar de aplicarse al año y a los seis años y, precisamente para que no haya este rango tan amplio de años en que puede haber personas susceptibles de contraer la enfermedad, se aplica al año y al año seis meses, explica.
Otra de las recomendaciones es que si hay un bebé cerca de una persona con sarampión se le aplica una dosis que cuenta como dosis cero, es decir deberá ponerse una al año y otra al año y seis meses, menciona.
Contener el contagio depende de vacunación y trabajo de campo
Desde el 26 de febrero pasado, el Sistema Nacional de Vigilancia Epidemiológica y el Comité Nacional para la Vigilancia Epidemiológica emitieron un aviso preventivo de viaje por sarampión en Texas.
- La alerta señaló que para el 21 de febrero de 2025 en Estados Unidos se habían notificado 106 casos de sarampión en Alaska, California, Georgia, Nueva Jersey, Nuevo México, Nueva York, Rhode Island y Texas. En esta última los brotes se habían detectado en las comunidades Gaines, Terry, Dawson, Yoakum, Dallam, Martin, Ector, Lubbock y Lynn.
- En opinión de Mauricio Rodriguez Álvarez el control del contagio depende del trabajo de campo que realizan los equipos de salud pública y virología a escala local, porque se tienen que identificar los casos, vacunar a su alrededor y hacer el seguimiento de los de mayor riesgo. Eso implica realizar cercos vacunales y, sobre todo, actividades extraordinarias de vacunación.
Para que haya buenos resultados en esa tarea, es preciso que haya una buena coordinación entre las instancias federales, estatales y municipales, así como la colaboración de la comunidad para que se vacune y siga las indicaciones de los profesionales de salud.
El 5 de agosto pasado, la Secretaría de Salud del gobierno federal informó que ante el brote de sarampión registrado en el país se activó una estrategia para contener su propagación y proteger a la población.
Se puso en marcha el Equipo Nacional de Respuesta Rápida contra el Sarampión, en coordinación con el Gobierno del Estado de Chihuahua y autoridades municipales.
- La intervención incluye bloqueos vacunales, cercos epidemiológicos, macrocentros de vacunación y jornadas intensivas de vacunación en las zonas de mayor riesgo y alta densidad poblacional, con la finalidad de cortar las cadenas de transmisión y reforzar los esquemas de inmunización en la población objetivo y de riesgo.
- El objetivo es reforzar los esquemas de inmunización entre la población de niños de seis meses a nueve años; adolescentes y personas adultas de 10 a 49 años que no cuenten con esquemas completos de vacunación; personal de salud y del sector educativo; jornaleros agrícolas y grupos vulnerables, como personas indígenas, menonitas, rarámuri.
- Desde enero del presente año, hasta el 5 de agosto pasado, se habían aplicado 4.5 millones de vacunas contra el sarampión en todo el país.
La dependencia informó que hasta ese día se contaba con más de 10 millones de vacunas y continuarán llegando dosis adicionales para ser distribuidas y aplicadas durante el resto de este año.
La Secretaría de Salud hizo un llamado a toda la población a revisar y completar su esquema básico de vacunación, especialmente en niños menores de cinco años, así como en adolescentes, adultos y población vulnerable y de riesgo de contraer sarampión, así como sus complicaciones./Agencias-PUNTOporPUNTO